「やる気が出ない」「疲れが取れない」
それは年齢のせいではないかもしれません
男性更年期障害(LOH症候群)は、テストステロンの低下によって起こる全身の不調です。
適切な検査と治療で、ふたたび元気を取り戻すことができます。
男性更年期障害(LOH症候群)とは|テストステロン低下が引き起こす不調
「更年期障害」というと女性の病気というイメージがありますが、男性にも更年期障害があります。医学的にはLOH症候群(Late Onset Hypogonadism:加齢男性性腺機能低下症候群)と呼ばれ、男性ホルモンであるテストステロンの低下によって、全身にさまざまな不調が現れます。
女性の更年期障害は閉経前後の約10年間で終息に向かいますが、男性の場合は40代以降いつでも発症し、終わりが決まっていません。テストステロンは20代をピークに緩やかに減少し続けるため、放置すれば症状が長期化するリスクがあります。
テストステロンは性機能だけでなく、筋肉・骨・脂肪代謝・脳機能(意欲・集中力)・血管機能など全身に作用する重要なホルモンです。低下を放置すると、メタボリックシンドローム、糖尿病、動脈硬化、骨粗鬆症などのリスクも高まることが報告されています。
男性更年期障害の症状|身体・精神・性機能の3つのサイン
男性更年期障害(LOH症候群)の症状は、大きく身体症状・精神症状・性機能症状の3つに分類されます。複数のカテゴリにまたがる症状がある場合は、LOH症候群の可能性が高まります。
🏋️ 身体症状
疲れやすい、筋力低下、関節・筋肉の痛み、ほてり・発汗、肩こり、内臓脂肪の増加(お腹が出る)、体毛が薄くなる、骨がもろくなる
🧠 精神症状
やる気が出ない、集中力・記憶力の低下、イライラ、不安感、気分の落ち込み、不眠、「以前の自分と違う」という感覚
🔄 性機能症状
性欲の低下、勃起力の低下(ED)、早朝勃起(朝立ち)の消失、射精感の減弱
ご家族・パートナーの方へ:「笑わなくなった」「怒りっぽくなった」「休日にゴロゴロするようになった」「太った」など、以前との変化に気づいたら受診をすすめてみてください。ご本人は気づいていないことが多いです。
男性更年期障害とうつ病は症状がとても似ています
やる気が出ない、疲れやすい、眠れない、集中できない——これらの症状はうつ病・適応障害などの精神疾患と非常によく似ており、医師でも鑑別が難しいことがあります。
実際に、LOH症候群の外来を受診した方の約40%が、すでに精神科・心療内科の受診歴があるという報告があります。抗うつ薬を服用しても改善しなかった方が、テストステロンの値を調べてみたらLOH症候群だった、というケースは珍しくありません。
また、LOH症候群とうつ病は合併することもしばしばあります。どちらか一方だけの治療では改善しないケースもあり、両方の視点から総合的に評価することが重要です。当院では内科医としての全身評価に加え、必要に応じて精神科との連携も行います。
男性更年期障害セルフチェック|AMSスコア簡易版
以下の17項目について、ご自身の状態に最も近い点数(1〜5)を選んでください。国際的に使用されているAMSスコア(Aging Males’ Symptoms)に基づいた簡易チェックです。
各項目を 1=なし 2=軽い 3=中程度 4=重い 5=きわめて重い で評価してください。
テストステロンが低下する原因|男性ホルモンと年齢の関係
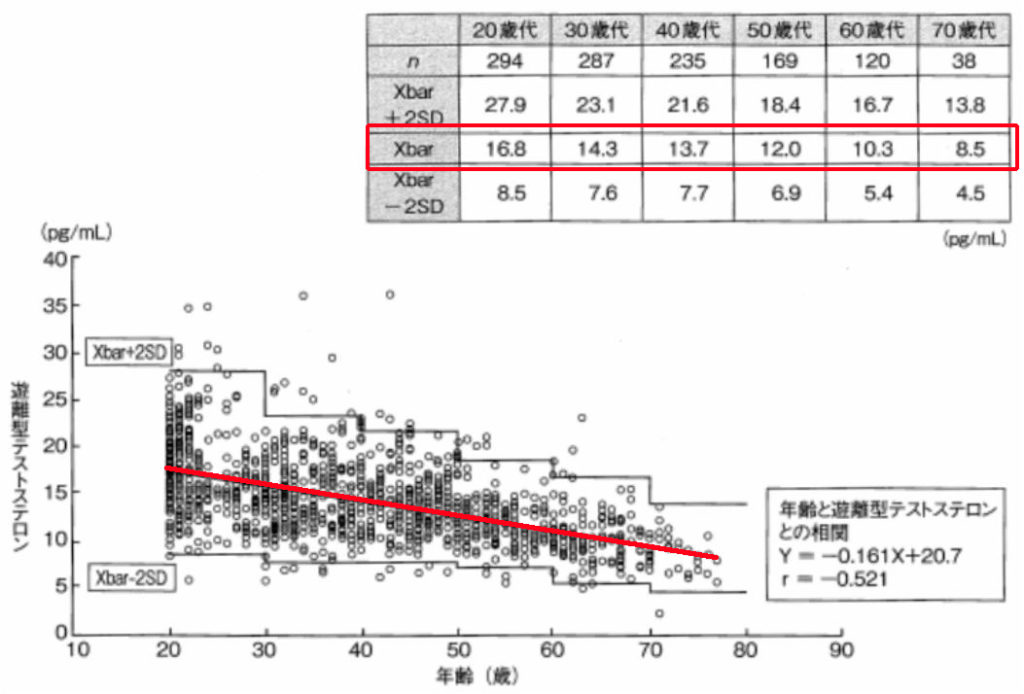
遊離テストステロンの加齢による変化
体内で実際に作用する遊離型テストステロンは、20歳代をピークに年齢とともに減少し、70歳代では20歳代の約半分にまで低下します。ただし減少のスピードには大きな個人差があり、年齢だけで判断することはできません。血液検査による正確な測定が不可欠です。
テストステロン低下を加速させる要因
加齢だけでなく、過度なストレス、睡眠不足、運動不足、肥満、過度の飲酒、糖尿病や高血圧などの生活習慣病もテストステロンの低下を加速させます。40〜60代の働き盛りの世代に患者が多いのは、仕事や家庭のストレスが重なりやすい時期であることも一因です。
当院の男性更年期障害(LOH症候群)診療|札幌・ゆうしん内科
当院では内科医としての全身管理の視点から、男性更年期障害(LOH症候群)の検査・診断・治療を行っています。
🔬 広範な初診時検査
テストステロン値だけでなく、糖尿病・甲状腺疾患・肝機能・腎機能など、同様の症状を引き起こす内科疾患を幅広くスクリーニングします。LOH症候群の確定には他の疾患の除外が不可欠です。
💉 テストステロン注射
エナルモンデポー250mgの筋肉注射を行います。最低3週間の間隔を空け、効果が切れてきたタイミングで再来院していただきます。自費診療となります。
🌿 漢方薬による対症療法
症状に応じて補中益気湯、柴胡加竜骨牡蛎湯、八味地黄丸などを処方します。保険適用が可能です。注射と併用することもあります。
🛡️ PSA定期検査を徹底
テストステロン注射を続ける方には、6ヶ月ごとのPSA(前立腺がんマーカー)検査を必須としています。前立腺肥大症や前立腺がんを見逃さないための安全管理です。
💊 ED治療薬(シアリス)の併用
性機能症状が気になる方には、テストステロン補充と並行してED治療薬(シアリスなど)を処方することも可能です。テストステロン補充だけでは性機能が十分に回復しないケースにも対応します。
🏥 生活習慣病と一括管理
高血圧・糖尿病・脂質異常症・睡眠時無呼吸症候群など、テストステロン低下と密接に関連する生活習慣病を内科としてまとめて管理できるのが当院の強みです。
検査・治療の詳細(診断基準、テストステロン注射の流れ、漢方薬の選び方、費用など)は下記ページをご覧ください。
ご予約・ご相談|札幌来院・全国オンライン対応
テストステロンの採血は午前中(11時まで)が推奨されます。
初診の方は午前中のご来院をお願いいたします。
オンライン診療は全国対応です(初診時は来院が必要です)
札幌市にお住まいの方もオンライン診療をご利用いただけます
BLOG
男性更年期障害(LOH症候群) 関連ブログ記事
2026年4月3日
男性更年期障害とうつ病の違い|似ている症状の見分け方と治療のポイント
続きを読む →